Kardiologie
-
Ultraschall
- Echokardiographie / Herzultraschall (allgemeine Pumpfunktion, Herzklappen)
- Stressechokardiographie (Herzfunktion unter Belastung)
- Arterielle und venöse Gefäße (Hals-, Extremitäten- und Bauchgefäße mit Hauptschlagader/Aorta)
-
Koronare Herzerkrankung (KHK)
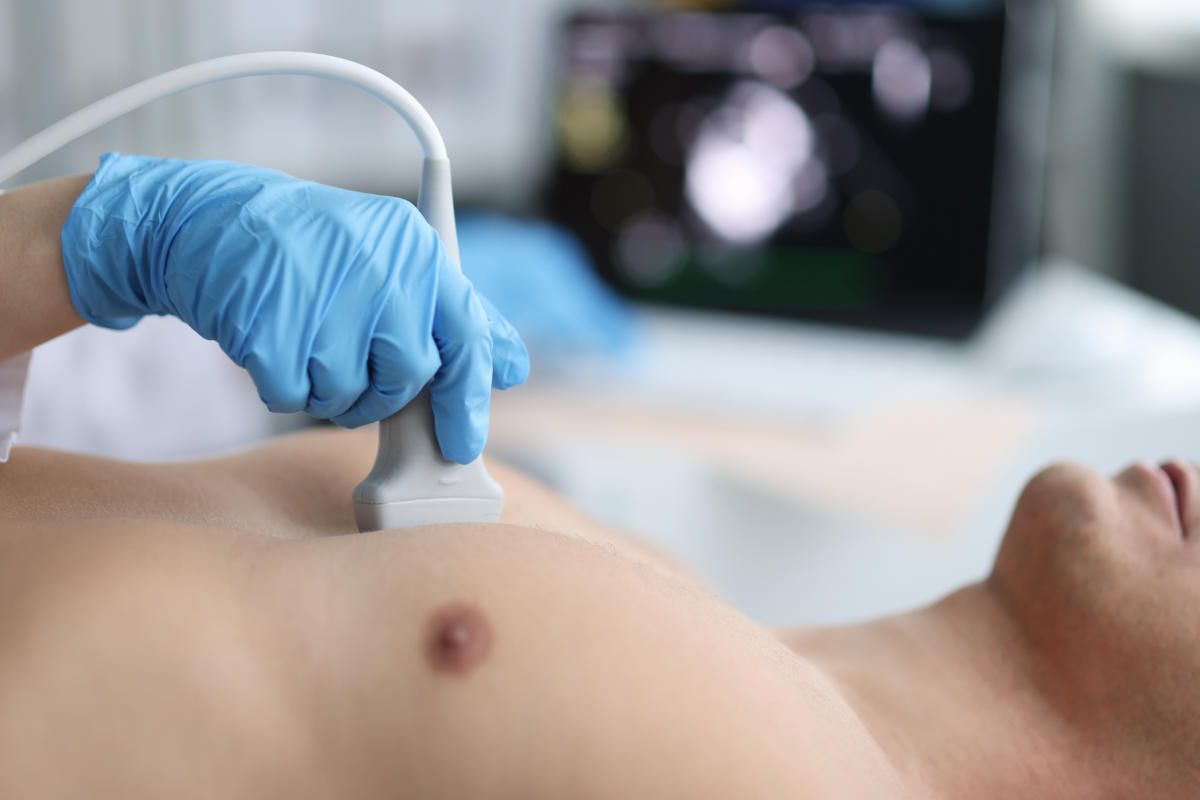
Ultraschall
Die Ultraschalldiagnostik ist ein zentraler Pfeiler in der kardiologischen und angiologischen Funktionsdiagnostik. Sie erlaubt eine detaillierte Echtzeit-Darstellung des Herzens und der Gefäße, wodurch pathologische Veränderungen frühzeitig und präzise identifiziert werden können. Da das Verfahren ohne belastende Strahlung oder jodhaltige Kontrastmittel arbeitet, ist es besonders schonend und sicher.
Neben der Beurteilung der Herzgröße und der Wandstärken (B-Bild) ermöglicht die moderne Dopplersonographie eine exakte Funktionsprüfung der Herzklappen. Ein weiteres wichtiges Einsatzgebiet ist die Untersuchung des Blutflusses in Arterien und Venen sowie die Diagnostik von Gefäßverschlüssen, wie etwa der Ausschluss von Thrombosen mittels Kompressionssonographie.
Stressechokardiographie
Die Stressechokardiographie ist eine etablierte nicht-invasive Methode der kardiovaskulären Bildgebung, bei der die Herzfunktion unter kontrollierter Belastung beurteilt wird.
Das Verfahren umfasst die sonographische Darstellung des Herzmuskels und seiner Funktion vor, während und unmittelbar nach definierter körperlicher Anstrengung (typischerweise mittels Fahrradergometer). Durch den Vergleich der Bilder in Ruhe und unter Stress können Veränderungen in der Myokardkontraktilität, der Herzgröße und der globalen Pumpfunktion objektiviert werden.
Die Stressechokardiographie wird primär zur Diagnostik und Verlaufsbeurteilung bei Verdacht auf koronare Herzerkrankungen (KHK) oder signifikanten Herzklappenerkrankungen eingesetzt.
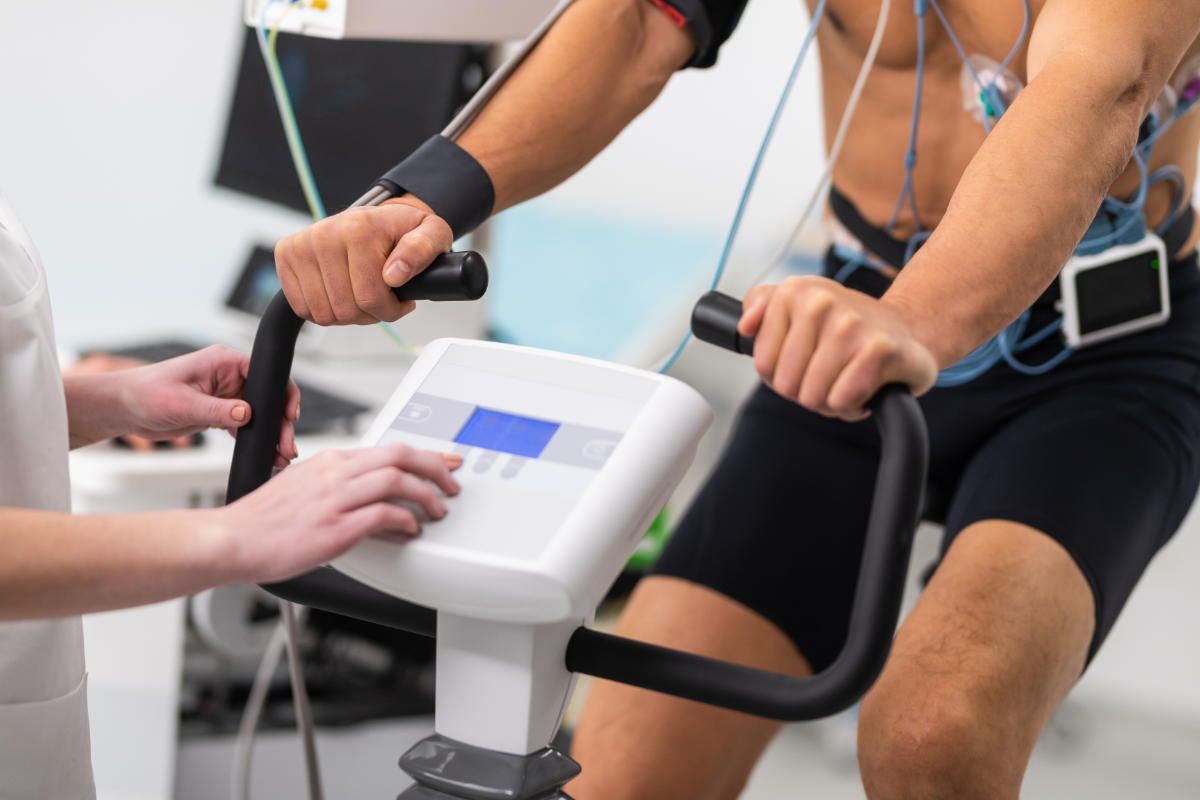
Belastungsuntersuchungen
Die Belastungsuntersuchung (auch: Belastungstest oder Ergometrie) ist ein standardisiertes diagnostisches Verfahren, das sowohl zur objektiven Beurteilung der körperlichen Leistungsfähigkeit als auch zur Identifizierung spezifischer gesundheitlicher Risikofaktoren dient. Sie findet Anwendung bei der Evaluation der kardiovaskulären Gesundheit, der allgemeinen körperlichen Ausdauer und des Fitnesszustandes.
- Risikostratifizierung: Bewertung des individuellen kardiovaskulären Risikoprofils.
- Therapieplanung: Ableitung spezifischer Trainingsempfehlungen, insbesondere bei vorliegenden Gesundheitsproblemen.
- Leistungsdiagnostik: Beurteilung der sportartspezifischen oder allgemeinen körperlichen Leistungsfähigkeit.
Belastungs-EKG
Das Belastungs-EKG (auch Ergometrie genannt) dient dazu, die Herzfunktion unter körperlicher Anstrengung präzise zu beurteilen. Während Sie auf einem Fahrradergometer trainieren, wird kontinuierlich ein Elektrokardiogramm abgeleitet. Diese Methode ermöglicht es, potenzielle Durchblutungsstörungen der Herzkranzgefäße oder Belastungs-Herzrhythmusstörungen zu identifizieren, die im Ruhezustand oft verborgen bleiben. So gewinnen wir wertvolle Erkenntnisse über Ihre kardiovaskuläre Belastbarkeit und Ihre Herzgesundheit.
Spiroergometrie
Die Spiroergometrie ist ein hochspezialisiertes Untersuchungsverfahren, das die funktionelle Leistungsfähigkeit von Herz, Kreislauf und Lunge in ihrem Zusammenspiel beurteilt. Während einer kontrollierten Belastung auf einem Ergometer werden dabei kontinuierlich die Atemgase über eine Atemmaske sowie der Puls, der Blutdruck und die Herzstromkurve (EKG) aufgezeichnet.

Prävention
Ein wesentlicher Fokus unserer kardiologischen Praxis liegt auf der Prävention und Früherkennung von Herz-Kreislauf-Erkrankungen. Unser Ziel ist es, Ihre Herzgesundheit langfristig zu schützen und Risikofaktoren gezielt zu minimieren.
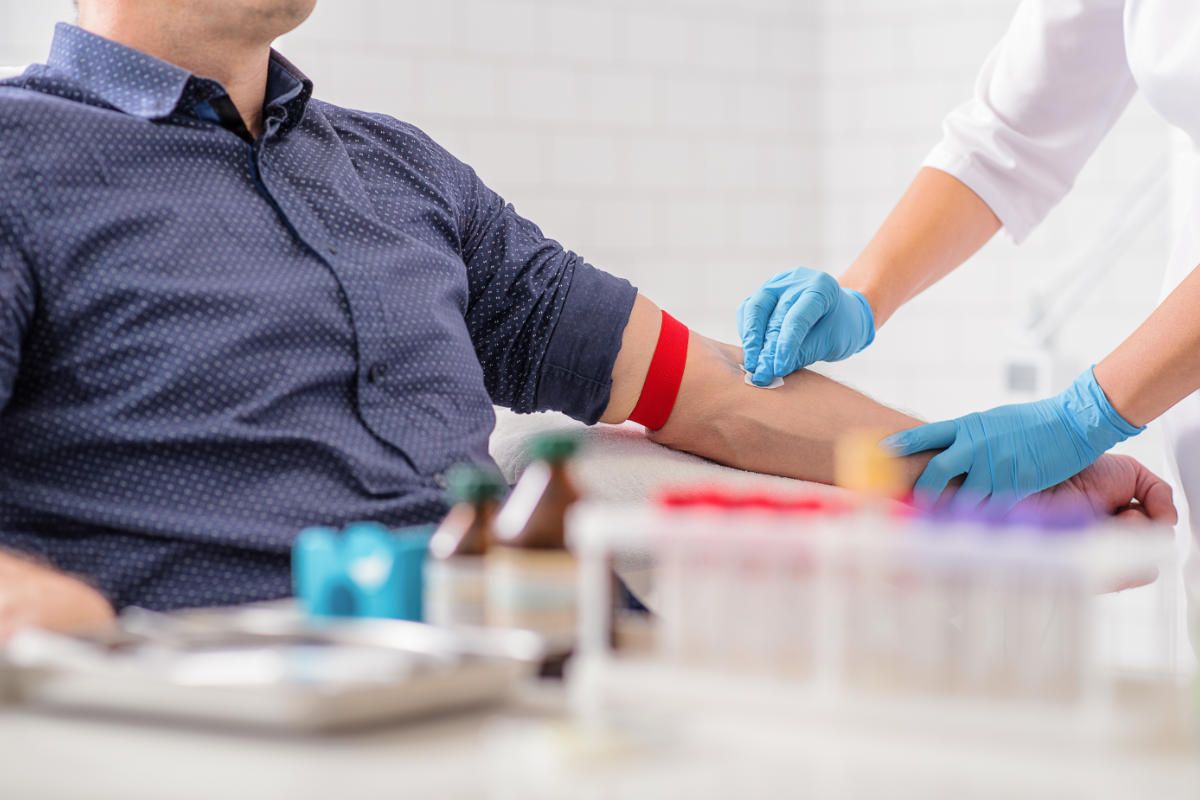
Laboruntersuchungen
Die Laboruntersuchung des Blutes ist ein essenzieller Bestandteil der modernen Diagnostik. Sie ermöglicht es, physiologische Prozesse im Körper objektiv zu beurteilen und pathologische Veränderungen frühzeitig zu identifizieren.
- Kardiovaskuläre Risikoprofile: Bestimmung von Lipidwerten (z. B. Cholesterin) und des Glukosestoffwechsels zur Einschätzung des Herz-Kreislauf-Risikos.
- Akutdiagnostik: Messung spezifischer Biomarker zur Identifikation eines Herzinfarkts, einer Herzinsuffizienz (Herzschwäche) oder von Thromboembolien (z. B. D-Dimere).
- Organfunktionen: Überprüfung der Leistungsfähigkeit zentraler Organe wie Leber und Nieren durch spezifische Enzym- und Retentionsparameter.
- Infektiologie: Nachweis von Infektionskrankheiten durch die Bestimmung von Antikörpern oder den direkten Erregernachweis.
- Hämatologie: Diagnose von Anämien (Blutarmut) sowie die Beurteilung der Blutgerinnung und möglicher Blutungsstörungen.
- Endokrinologie: Identifikation von hormonellen Dysbalancen und Stoffwechselstörungen.
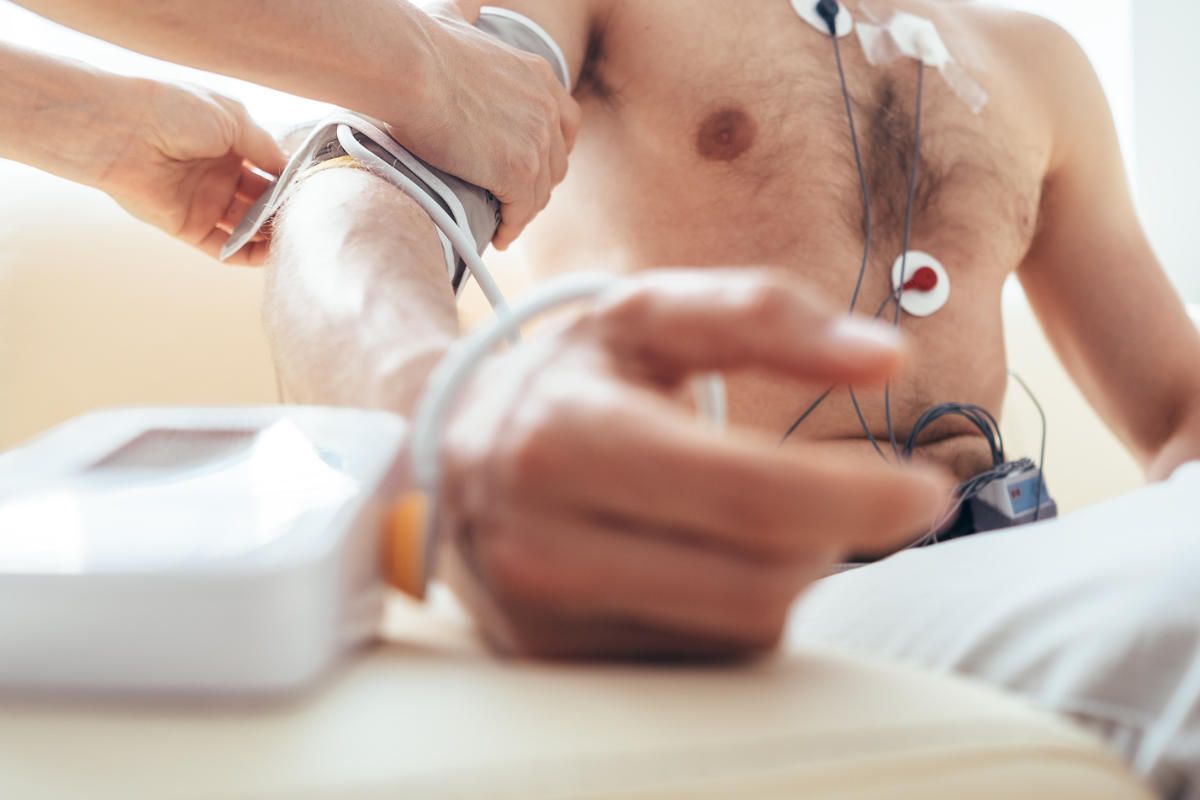
Herzrhythmus
Unter dem Herzrhythmus versteht man die Frequenz und die Regelmäßigkeit der elektrischen Herzaktionen. Ein gesunder Herzschlag wird als Sinusrhythmus bezeichnet und ist durch eine gleichmäßige, dem körperlichen Bedarf angepasste Abfolge charakterisiert.
- Kardiovaskuläre Vorerkrankungen,
- Störungen des Elektrolythaushaltes,
- Einflüsse des Lebensstils (wie ausgeprägter Stress oder Alkoholkonsum),
- sowie die Nebenwirkungen bestimmter medikamentöser Therapien.
Ruhe-, Belastungs- und Langzeit-EKG
Ruhe-EKG
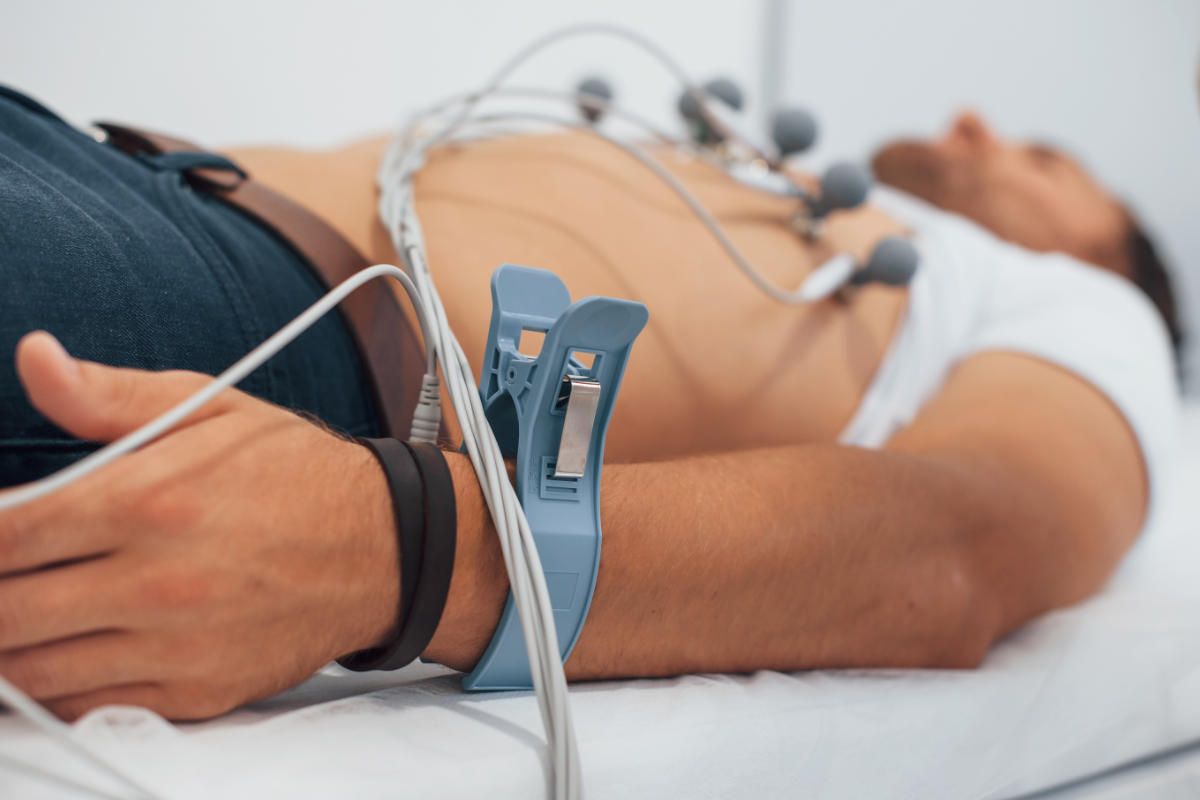
Das Ruhe-EKG ist eine schmerzfreie und nicht-invasive Untersuchung, bei der die Herzstromkurve im entspannten Zustand aufgezeichnet wird. Über Elektroden auf der Hautoberfläche werden elektrische Impulse erfasst, die Rückschlüsse auf Herzrhythmusstörungen (Arrhythmien), abgelaufene Infarkte oder Anzeichen einer Herzmuskelverdickung ermöglichen. Die Untersuchung ist unkompliziert, sicher und liefert innerhalb weniger Minuten sofort interpretierbare Befunde.
Langzeit-EKG
Da viele Herzrhythmusstörungen nur sporadisch auftreten, reicht eine Momentaufnahme im Ruhe-Zustand oft nicht aus. Das Langzeit-EKG ermöglicht eine kontinuierliche Überwachung der Herzaktivität über einen Zeitraum von 24 bis 48 Stunden (in Einzelfällen auch länger).
- Vorteil: Die Aufzeichnung erfolgt mittels eines kompakten, tragbaren Rekorders in Ihrem gewohnten Alltag sowie während der Nachtruhe.
- Diagnostischer Wert: Dies erlaubt uns, Symptome wie Herzstolpern oder Schwindel mit den tatsächlichen elektrischen Ereignissen zu korrelieren und eine fundierte Therapieentscheidung zu treffen.
Belastungs-EKG
Bestimmte Herzerkrankungen, insbesondere Durchblutungsstörungen der Herzkranzgefäße (Koronare Herzkrankheit), manifestieren sich oft erst unter körperlicher Anstrengung. Beim Belastungs-EKG wird die Herzstromkurve aufgezeichnet, während Sie auf einem Fahrradergometer trainieren.
- Ziel: Die Beurteilung der kardialen Leistungsfähigkeit sowie die Provokation belastungsabhängiger Rhythmusstörungen oder Durchblutungsdefizite, die im Ruhezustand verborgen bleiben würden.
- Sicherheit: Die Untersuchung findet unter ständiger ärztlicher Kontrolle und Überwachung von Blutdruck und Herzfrequenz statt.
Herzschrittmacher-ICD-CRT-Kontrollen
Patienten mit implantierten Systemen benötigen eine regelmäßige fachärztliche Überprüfung. Diese Kontrollen dienen dazu, die einwandfreie Funktion der Geräte sicherzustellen, die Batterielaufzeit zu überwachen und die Therapie optimal an den aktuellen Gesundheitszustand des Patienten anzupassen.
Herzschrittmacherkontrolle
Die regelmäßige Überprüfung des Herzschrittmachers gewährleistet eine dauerhaft zuverlässige Rhythmusstabilität. Die Kontrolle umfasst:
- Systemanalyse: Überprüfung der Hardware und der Softwareparameter mittels modernster Programmiergeräte.
- Sonden- und Batteriestatus: Messung der elektrischen Widerstände der Sonden sowie die exakte Bestimmung der verbleibenden Batteriekapazität.
- Ereignisspeicher: Auswertung des geräteinternen Speichers, um unbemerkte Rhythmusstörungen frühzeitig zu identifizieren.
ICD-Kontrolle (implantierter Defibrillator)
Der ICD schützt Patienten vor lebensbedrohlichen Herzrhythmusstörungen. Eine regelmäßige Funktionsprüfung ist essenziell für die Sicherheit des Patienten:
- Funktionsdiagnostik: Sicherstellung der ordnungsgemäßen Erkennung und Behandlung von potenziell gefährlichen Arrhythmien.
- Elektrodenprüfung: Kontrolle der Integrität der Verbindung zwischen dem Gerät und dem Herzen.
- Therapieoptimierung: Anpassung der Abgabeparameter, um die maximale Sicherheit bei minimaler Belastung für den Patienten zu garantieren.
CRT-System (kardiales Resynchronisationsgerät)
CRT-Systeme dienen der Verbesserung der Herzleistung bei Herzschwäche (Herzinsuffizienz), indem sie die Schlagfolge beider Herzkammern wieder synchronisieren. Die Kontrolle beinhaltet:
- Hämodynamische Optimierung: Feinabstimmung der Stimulationszeiten, um die Pumpleistung des Herzens maximal zu unterstützen.
- Effektivitätsprüfung: Kontrolle, ob das Gerät die gewünschte Synchronisation dauerhaft und effizient leistet.
- Sondenmanagement: Überprüfung der speziellen linksventrikulären Sondenverbindung.
Ergänzende Diagnostik bei Rhythmusstörungen
- Rhythmusmonitoring: Einsatz von Ruhe- und Langzeit-EKG zur Detektion von Arrhythmien.
- Kausale Abklärung: Evaluation beeinflussender Faktoren wie Elektrolythaushalt, Stressoren, Ernährungsweise oder medikamentöse Wechselwirkungen.
- Funktionsprüfung: Gezielte Untersuchung der kardiovaskulären und pulmonalen Leistungsfähigkeit.

Bluthochdrucksprechstunde
Diagnostik und Ursachenklärung bei Arteriellem Bluthochdruck (Hypertonie)
- Primäre (essenzielle) Hypertonie: Die weitaus häufigste Form, bei der die Erhöhung des Blutdrucks auf ein Zusammenspiel von genetischer Veranlagung und Lebensstilfaktoren zurückzuführen ist, ohne dass eine einzelne organische Ursache vorliegt.
- Sekundäre Hypertonie: Hier ist der Bluthochdruck Folge einer anderen Grunderkrankung oder einer spezifischen organischen Störung.
- Labordiagnostik: Umfassende Blutuntersuchungen zur Beurteilung der Nieren- und Schilddrüsenfunktion sowie des Elektrolythaushaltes liefern erste Hinweise auf mögliche sekundäre Ursachen.
- Urinanalysen: Diese dienen der detaillierten Überprüfung der Nierenfunktion und dem Ausschluss renal bedingter Blutdrucksteigerungen.
- Bildgebende Verfahren: Mittels Sonographie (Ultraschall), Echokardiographie sowie bei Bedarf CT oder MRT evaluieren wir die Morphologie des Herzens und der großen Blutgefäße (z. B. der Nierenarterien).
- Funktionsdiagnostik: Belastungsuntersuchungen (Ergometrie) geben Aufschluss über das Blutdruckverhalten unter physischem Stress und die allgemeine Herz-Kreislauf-Situation.
- Schlafmedizinische Screenings: Da Schlafstörungen (z. B. Schlafapnoe) häufige Treiber für Bluthochdruck sind, erfolgt bei entsprechendem Verdacht eine gezielte Abklärung.
Diagnostik des Blutdrucks: Ruhe- und Langzeitmessung
1. Ruhe-Blutdruckmessung
- Messprinzip: Erfasst werden der systolische Wert (Druck beim Herzschlag) und der diastolische Wert (Druck in der Füllungsphase des Herzens). Diese Werte hängen unmittelbar von der Pumpleistung des Herzens und dem Widerstand der Blutgefäße ab.
- Klinische Bedeutung: Eine regelmäßige Überprüfung ermöglicht es, pathologische Veränderungen frühzeitig zu detektieren und die vaskuläre (gefäßbezogene) Gesundheit langfristig zu überwachen.
2. Langzeit-Blutdruckmessung (ABDM)
- Verfahren: Sie tragen ein kompaktes, automatisches Messgerät, das in festgelegten Intervallen (tagsüber meist alle 15–20 Minuten, nachts alle 30 Minuten) Messungen durchführt.
- Diagnostischer Mehrwert:
- Alltagsrelevanz: Erfassung der Blutdruckwerte unter realen Lebensbedingungen und körperlicher Belastung.
- Nachtprofil: Beurteilung des nächtlichen Blutdruckabfalls (Dipping), welcher für die kardiovaskuläre Risikoabschätzung essenziell ist.
- Vermeidung des „Weißkittel-Effekts“: Ausschluss von Blutdruckanstiegen, die rein durch die Untersuchungssituation in der Praxis ausgelöst werden.
- Therapiekontrolle: Bei bereits behandelten Patienten ermöglicht dieses Verfahren eine exakte Beurteilung der Medikamentenwirkung über den gesamten Tages- und Nachtverlauf.
Die Belastungsuntersuchung (Ergometrie)
- Risikostratifizierung: Bewertung des individuellen kardiovaskulären Risikoprofils.
- Therapieplanung: Ableitung spezifischer Trainingsempfehlungen, insbesondere bei vorliegenden Gesundheitsproblemen.
- Leistungsdiagnostik: Beurteilung der sportartspezifischen oder allgemeinen körperlichen Leistungsfähigkeit.
Die Polygraphie (Ambulantes Schlaf-Screening)
Bei diesem Nachtmonitoring werden während des Schlafes kontinuierlich verschiedene physiologische Parameter aufgezeichnet. Dazu gehören insbesondere:
- Atemfluss und Atembewegungen: Über Sensoren an Brustkorb und Bauch wird die Atemtätigkeit überwacht.
- Sauerstoffsättigung: Mittels Pulsoximetrie wird die Sauerstoffversorgung im Blut gemessen.
- Herzfrequenz und Körperlage: Diese Daten geben Aufschluss über die Belastung des Herz-Kreislauf-Systems während der Nacht.
Die Auswertung der aufgezeichneten Daten durch einen Spezialisten ermöglicht die differenzierte Diagnose klinisch relevanter Störungen, wie zum Beispiel:
- Schlafapnoe-Syndrom (nächtliche Atemaussetzer),
- Kardiovaskuläre Belastungszustände während der Ruhephase,
- Sowie die Abklärung von chronischer Tagesmüdigkeit oder Narkolepsie.
Die Polygraphie stellt ein wesentliches Instrument der Schlafmedizin dar. Für eine definitive Diagnose und die Einleitung einer optimalen Therapie werden die Ergebnisse stets im Kontext mit der klinischen Anamnese (z. B. einem Schlaf-Tagebuch) sowie gegebenenfalls ergänzenden körperlichen Untersuchungen betrachtet. In komplexen Fällen kann im Anschluss eine weiterführende Untersuchung in einem Schlaflabor (Polysomnographie) indiziert sein.

Herzinsuffizienz (Herzschwäche): Symptome, Diagnostik und Therapie
Klinische Leitsymptome
- Dyspnoe (Atemnot): Insbesondere bei körperlicher Belastung, in fortgeschrittenen Stadien auch in Ruhe oder beim flachen Liegen.
- Ödeme: Sichtbare Flüssigkeitseinlagerungen, vor allem in den Beinen, Knöcheln oder Füßen.
- Leistungsminderung: Übermäßige körperliche Erschöpfung, chronische Müdigkeit und eine verlängerte Erholungszeit.
- Tachypnoe: Eine auffällig beschleunigte Atmung.
- Kardiale Beschwerden: Engegefühl oder Druckschmerzen im Brustbereich (Angina Pectoris).
Diagnostisches Vorgehen
- Anamnese und klinische Untersuchung: Erhebung der Krankengeschichte und des aktuellen Status.
- Labordiagnostik: Bestimmung spezifischer Biomarker (z. B. NT-proBNP) zur Einschätzung der Herzbelastung.
- Apparative Diagnostik: Durchführung von Ruhe- und Belastungs-EKG sowie die Echokardiographie (Herzultraschall) als Goldstandard zur Beurteilung der Herzstruktur und Pumpfunktion.
Therapeutische Strategien
- Medikamentöse Therapie: Einsatz moderner Wirkstoffklassen (z. B. ACE-Hemmer, Beta-Blocker, SGLT2-Inhibitoren), um das Herz zu entlasten und die Prognose zu verbessern.
- Lebensstilmodifikation: Unterstützung bei der Umstellung auf eine herzgesunde Ernährung, strukturierte Bewegungsprogramme sowie die konsequente Reduktion von Risikofaktoren (Nikotin- und Alkoholkonsum).
- Interventionelle und operative Verfahren: Bei Bedarf Einleitung weiterführender Maßnahmen wie Herzkatheteruntersuchungen (Stent-Implantation), Bypass-Operationen oder Herzklappenrekonstruktionen.
- Device-Therapie: Prüfung der Indikation für implantierbare Systeme (z. B. CRT-Systeme zur Resynchronisation oder Herzunterstützungssysteme).
Koronare Herzkrankheit (KHK): Prävention, Diagnostik und Therapie
Risikoprofil
- Nikotinkonsum (Rauchen)
- Adipositas (ausgeprägtes Übergewicht)
- Arterielle Hypertonie (Bluthochdruck)
- Diabetes mellitus
- Dyslipidämie (erhöhte Cholesterin- und Blutfettwerte)
- Genetische Disposition (positive Familienanamnese)
Präventive Maßnahmen und Basistherapie
- Medikamentöse Therapie: Einsatz von Lipidsenkern (z. B. Statine), Antihypertonika und Thrombozytenaggregationshemmern (z. B. ASS), um das Risiko für kardiovaskuläre Ereignisse zu minimieren.
- Interventionelle Kardiologie: Erweiterung verengter Gefäße mittels Koronarangioplastie (PTCA) und anschließender Stent-Implantation.
- Operative Verfahren: In komplexen Fällen kann eine Bypass-Operation zur Wiederherstellung der Myokardperfusion (Durchblutung des Herzmuskels) indiziert sein.
